Diphtherie
Die Diphtherie ist eine ansteckende Infektionskrankheit, die von Corynebacterium diphtheriae verursacht wird. Sie manifestiert sich am häufigsten in der Tonsillopharyngeal-Region (Rachendiphtherie). Seltener sind auch Larynx, Nase, Trachea, Bronchien, Haut und Wunden betroffen. Corynebakterien sind aerobe, unbewegliche grampositive Stäbchen. Der wichtigste Virulenzfaktor von C. diphtheriae ist das Diphtherietoxin, welches die Proteinsynthese der Wirtszellen hemmt und zu schweren systemischen Komplikationen führen kann. Es wird nur von phageninfizierten Corynebakterien gebildet. Nichttoxigene C. diphtheriae-Stämme verursachen nur selten Infektionen.
Einleitung
Die Diphtherie ist eine ansteckende Infektionskrankheit, die von Corynebacterium diphtheriae verursacht wird. Sie manifestiert sich am häufigsten in der Tonsillopharyngeal-Region (Rachendiphtherie). Seltener sind auch Larynx, Nase, Trachea, Bronchien, Haut und Wunden betroffen. Corynebakterien sind aerobe, unbewegliche grampositive Stäbchen. Der wichtigste Virulenzfaktor von C. diphtheriae ist das Diphtherietoxin, welches die Proteinsynthese der Wirtszellen hemmt und zu schweren systemischen Komplikationen führen kann. Es wird nur von phageninfizierten Corynebakterien gebildet. Nichttoxigene
C. diphtheriae-Stämme verursachen nur selten Infektionen.
Neben C. diphtheriae können auch Stämme der engverwandten Spezies C. ulcerans und C. pseudotuberculosis das Bild einer Diphtherie verursachen. Der Mensch ist das einzige epidemiologisch relevante Reservoir für C. diphtheriae. C. ulcerans und C. pseudotuberculosis können dagegen von Tieren auf den Menschen übertragen werden.
Die Rachendiphtherie wird durch Tröpfchen von Mensch zu Mensch übertragen, die Hautdiphtherie durch direkten Kontakt (selten über kontaminierte Gegenstände). Ohne Behandlung beträgt die Ansteckungsfähigkeit ca. 2 Wochen, bei Antibiotikatherapie 2-4 Tage.
Klinische Verlaufsformen
Die Rachendiphtherie beginnt ca. 2-5 Tage nach Infektion mit Halsschmerzen, Fieber und Schluckbeschwerden. Später kommt es zu Heiserkeit, Stridor, Gaumensegellähmung und Lymphknotenschwellung. Auf Tonsillen, Gaumen und Uvula bilden sich grau-weiße Beläge, die beim Abstreifen bluten (sog. Pseudomembranen). Die Erkrankung kann bis zu einer Atemwegsobstruktion fortschreiten (Krupp). Bei Befall der Nasenschleimhaut (Nasendiphtherie) kommt es zu serosanguinösem Ausfluss. Bei der Kehlkopfdiphtherie dominieren Husten und Heiserkeit.
Differentialdiagnostisch müssen eine Streptokokkenangina, die Angina Plaut Vincentii, eine infektiöse Mononukleose und eine Epiglottitis abgegrenzt werden.
Neben den respiratorischen Symptomen kann es durch die Dissemination des Diphtherietoxins zu einer Organschädigung kommen. Dies tritt häufiger bei schwerer respiratorischer Erkrankung auf. Bei bis zu 2/3 der Fälle entsteht eine Myokarditis, die ca. 7-14 Tage nach Beginn der respiratorischen Beschwerden beginnt. Bei ca. 5% der Patienten kommt es zu einer Polyneuritis. Zu den seltenen Komplikationen gehören Nierenversagen, Enzephalitis, Hirninfarkt, Lungenembolie, Endokarditis. Nicht-toxigene C. diphtheriae Stämme sind mit Endokarditis, Osteo-myelitis und septischer Arthritis assoziiert.
Die Haut- oder Wunddiphtherie kommt überwiegend in den Tropen vor. Sie entsteht auf der Basis bereits vorhandener Dermatosen oder Verletzungen. Die Klinik entspricht der von sekundären bakteriellen Hautinfektionen. Es kann aber auch zu chronischen Ulzera mit grauen Membranen kommen. Systemische toxische Manifestationen sowie die Entwicklung einer Rachendiphtherie sind selten.
Epidemiologie
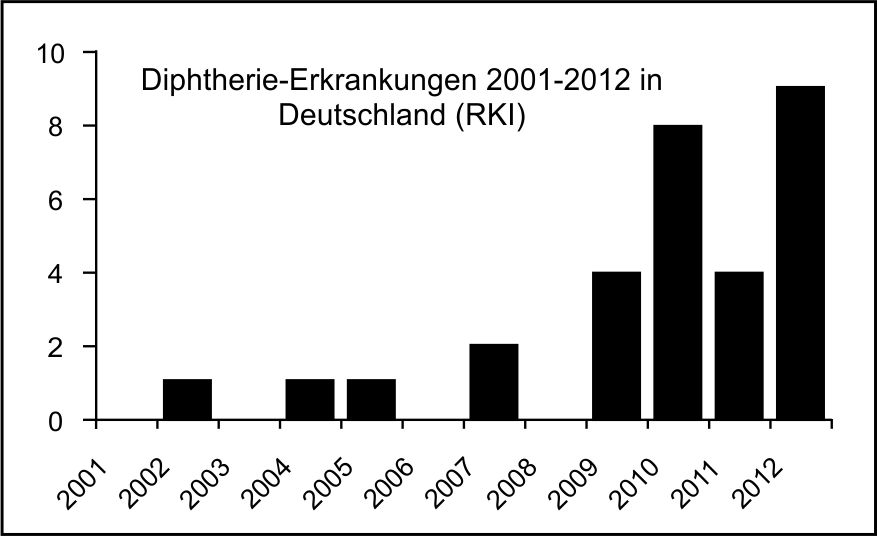
In der EU ist die Diphtherie sehr selten geworden. So wurden im Jahr 2011, laut ECDC, 20 Fälle gemeldet. Endemisch ist die Diphtherie jedoch weiterhin in Afrika sowie in folgenden Ländern anzutreffen: Russland, Ukraine, Lettland, Afghanistan, Indien, Indonesien, Philippinen und Haiti. Daher kann es bei nicht geimpften Reisenden und deren Kontaktpersonen zu Erkrankungen kommen. In Deutschland wurden 2012, laut Epidemiologischem Jahrbuch (RKI), 9 Diphtheriefälle gemeldet (siehe Abbildung).
Gesetzliche Bestimmungen (IfSG)
Nach § 6 des IfSG besteht für den behandelnden Arzt bereits bei Krankheitsverdacht eine Meldepflicht (namentliche Meldung). Das Labor meldet nach § 7 den Nachweis eines toxinbildenden Stammes. Nach § 34 des IfSG dürfen Personen, die an Diphtherie erkrankt sind, Gemeinschaftseinrichtungen nicht betreten. Eine Wiederzulassung von Erkrankten und Kontaktpersonen ist i.d.R. erst möglich, wenn 3 negative Nasen- und Rachenab-striche (frühestens 24 h nach Absetzen der Antibiotika) im Abstand von mindestens 24 h vorliegen.
Therapie
Bei der Rachendiphtherie ist die frühzeitige Gabe von Antitoxin zur Neutralisierung von nicht-zellgebundenem Toxin unerlässlich. Antibiotikum der Wahl ist initial Penicillin G. Makrolide, Doxycyclin, Clindamycin, Rifampicin, Cephalosporine und Carbapeneme sind ebenfalls wirksam. Therapiedauer: 14 Tage. Bei engen Kontaktpersonen sollten Nasen- und Rachenabstriche entnommen und unabhängig vom Impfstatus eine Antibiotikaprophylaxe mit Penicillin G einmalig i.m. oder Erythromycin für 7-10 Tage durchgeführt werden. Symptomlose Keimträger sollten ebenfalls antibiotisch behandelt werden. Liegt die letzte Impfung mehr als 5 Jahre zurück, sollte eine Auffrischimpfung verabreicht werden.
| Labordiagnostik | ||
| Parameter | Material / Hinweise | |
| Kultureller Diphtherie-Erregernachweis | Abstrich in Transportmedium (Rachen-, Kehlkopf-, Nasen-, Wundabstrich). Bei kulturellem Nachweis von C. diphtheriae, C. ulcerans, C. pseudotuberculosis erfolgt der Toxin-Nachweis mittels Elek-Test und PCR | |
|
Diphtherie-Antikörper (Nur zur Kontrolle des Impfschutzes) |
1 ml Serum Entnahme vor beabsichtigter Grundimmunisierung oder Auffrischimpfung, sowie 4-6 Wochen nach Impfung |
|
| < 0,1 IU/ml | Kein Impfschutz anzunehmen, Auffrischimpfung oder Grundimmunisierung entsprechend der Impfanamnese empfohlen | |
| 0,1-1,0 IU/ml | Impfschutz unsicher, Auffrischimpfung empfohlen | |
| > 1,0 IU/ml | Impfschutz anzunehmen | |
Literatur:
Diphtherie RKI-Ratgeber für Ärzte 2013
Mikrobiologisch-Infektiologischer Qualitätsstandards. DGHM. Heft 13: Infektionen des Mundes und der oberen Atemwege