|
Klassifikation |
|
Typ 1-Diabetes (T1D): |
Zerstörung der B-Zellen des Pankreas durch Autoimmunprozess, führt zum absoluten Insulindefizit. Manifestation meist im Kindes- und Jugendalter, zunehmend auch im Erwachsenenalter (differentialdiagnostische Abgrenzung zum Typ 2-Diabetes!) als Late Autoimmune Diabetes of the Adult (LADA) |
|
Typ 2-Diabetes (T2D): |
relativer Insulinmangel (nicht ausreichende Insulinsekretion bei peripherer Insulinresistenz) |
|
Gestationsdiabetes (GDM): |
erstmals während der Schwangerschaft aufgetretene Glukosetoleranzstörung |
|
Maturity Onset Diabetes of the Young (MODY): |
Diabetes auf der Basis verschiedener genetischer Defekte, Abgrenzung von anderen Diabetesformen und vom GDM notwendig, spezifische Therapie je nach zugrunde liegendem Defekt |
|
Andere spezifische Diabetes-Typen: |
Endokrinopathien (u.a. Hypercortisolismus, Phäochromozytom, Glucagonom, Wachstumshormonprodu-zierende Tumoren), Erkrankungen des exokrinen Pankreas, Hämochromatose, Medikamenten-assoziiert |
|
Parameter des Glukosestoffwechsels |
|
Parameter |
Indikation |
Bemerkungen |
Material |
|
Blutzucker |
Diagnostik eines Diabetes mellitus oder GDM: Bestimmung als Zufallsglukose, Nüchternglukose oder nach Belastung (oGTT)
Blutzuckerselbstkontrolle bei bekanntem Diabetes |
Bewertung auf der Basis des Abnahmezeitpunktes und der Indikation (siehe unten) |
NaF/Citrat-Blut |
|
HbA1c |
Diagnostik eines Diabetes mellitus (nicht GDM!)
Langzeitparameter für die Stoffwechseleinstellung
|
Verfälschung des HbA1c-Wertes möglich bei:
-
Hämoglobinvarianten (methodenabhängig)
-
Zustände mit erhöhter oder erniedrigter
-
Lebensdauer der Erythrozyten
-
Chemischer Modifikation von Hämoglobin
-
(Urämie, hochdosierte ASS-Dauertherapie)
-
Hemmung der Glykierung
-
(z. B. Dauertherapie mit Vitamin C oder E)
-
Schwangerschaft
-
Transfusionen
|
EDTA-Blut |
Insulin
HOMA-Index
Proinsulin |
Beurteilung einer Insulinresistenz bei Risikopatienten und bei PCO-Syndrom (HOMA-Index), Insulinom |
|
Serum/ NaF/Citrat-Blut |
|
C-Peptid |
Insulinom, Restsekretion bei T1D, Erschöpfung der
ß-Zellen bei T2D, DD zwischen T1D (LADA) und T2D |
|
Serum |
|
Auto-Ak |
DD zwischen T1D (LADA) und T2D bzw. MODY
Risiko der Entwicklung eines T1D bei Familienangehörigen |
Vorliegen von mindestens zwei Autoantikörpern gilt als sicheres Zeichen für eine Autoimmun-reaktion gegen Inselzellen.
Ca. 70% dieser Patienten entwickeln innerhalb von 10 Jahren einen T1D. |
Serum |
|
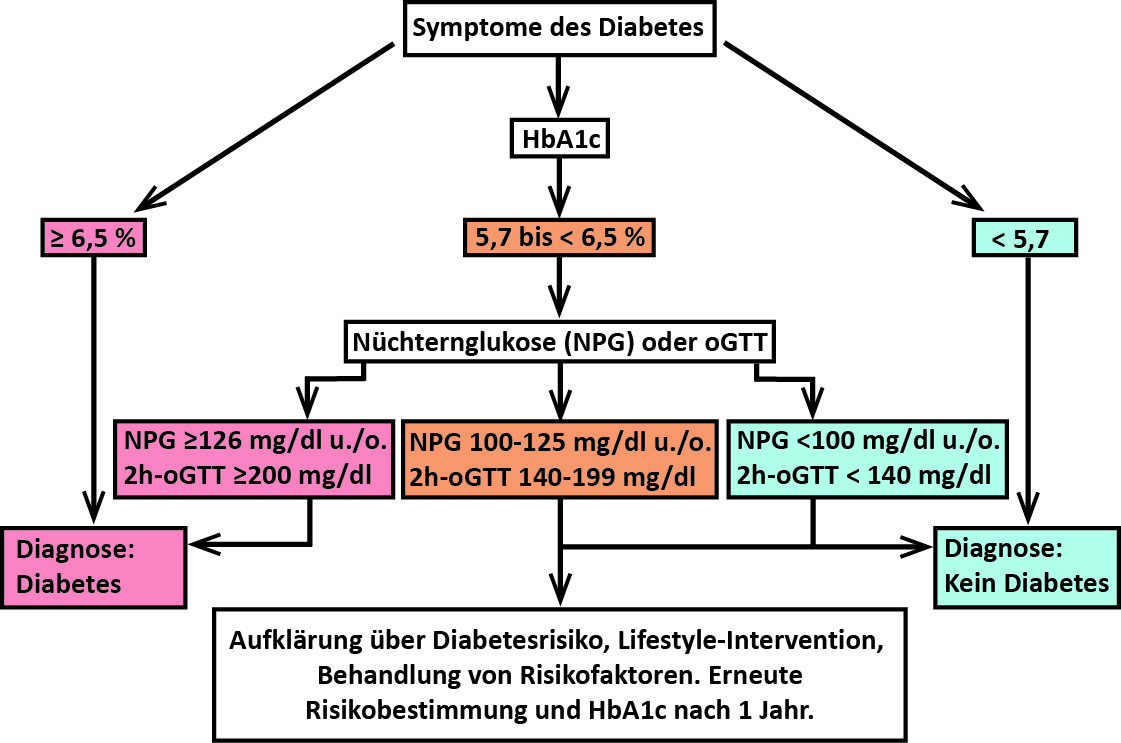
Entscheidungsgrenzen und diagnostisches Vorgehen (Flussschema, nach [1]) |
|
HbA1c |
< 5,7 % (< 39 mmol/mol) = Ausschluss eines Diabetes
5,7 - 6,4 % (39-47 mmol/mol) = Grenzbereich
≥ 6,5 % (≥ 48 mmol/mol) = Diabetes wahrscheinlich |
|
Plasmazucker |
|
zufällig, nicht nüchtern |
≥ 200mg/dl (≥ 11,1 mmol/l) = Diabetes |
|
nüchtern |
100-125mg/dl (5,6 mmol-6,9 mmol/l) = abnorme Nüchternglukose (IFG)*
≥ 126 mg/dl (≥ 7,0 mmol/l) = Diabetes |
oGTT
2h-Wert |
140-199 mg/dl (7,8-11,0 mmol/l) = gestörte Glukosetoleranz (IGT)*
≥ 200mg/dl (≥ 11,1 mmol/l) = Diabetes |
|
*IFG und IGT gelten als Prädiabetes; Progression zum Diabetes in einem Jahr: IFG: 5%, IGT: 10%, IFG+IGT: 20% |
Ein MODY sollte ausgeschlossen werden bei:
-
Insulinabhängigem Diabetes bei Kindern und jungen Erwachsenen (<35 J.) mit fehlendem Nachweis von Auto-Ak und geringem Insulinbedarf nach 2 Jahren Diabetesdauer (<0,5 E/kg KG/Tag)
-
T2D bei Kindern und Jugendlichen ohne Übergewicht
-
Diabetes seit drei Generationen in der Familie
-
Gestationsdiabetes: In ca. 2 % aller Fälle einer Glukosetoleranz-störung in der Schwangerschaft wird ein MODY 2 demaskiert.
Häufigste Formen sind MODY 2 (Mutation der Glukokinase) und MODY 3 (Mutation des HNF1A). Aufgrund der Bedeutung für Therapie und Langzeitprognose sollte bei begründetem Verdacht die genetische Abklärung erfolgen. |
Literatur:
[1] Definition, Klassifikation und Diagnostik des Diabetes mellitus. Praxisleitlinie der DDG 2014 (www.ddg.de).
[2] Prädisposition, frühe Stadien und Phänotypen des Typ-1-Diabetes. DMW 2014;139:1100–1104.
[3] Prädisposition und Phänotypen des MODY – Implikationen für Diagnostik und Therapie. DMW 2014;139:1127–1130.
|